
Medicatie tegen obesitas kan uitkomst bieden
6 december 2024Gewichtsverlagende medicijnen kunnen een uitkomst zijn in de behandeling van obesitas. De middelen kunnen gezondheidswinst opleveren, maar hebben ook bijwerkingen. Daarom moet zorgvuldig omgegaan worden met het voorschrijven ervan. Niet behandelen van ernstig overgewicht is geen optie. Daarvoor zijn de gevolgen te groot, vindt obesitas-arts Mariëtte Boon.
Het aantal mensen in Nederland met obesitas blijft maar stijgen. In 2023 had 16% van de 20-plussers een Body Mass Index (BMI) van 30 of hoger, ruim drie keer zoveel als in 1981. Het percentage van ernstigere vormen van obesitas (BMI van 35 of hoger) steeg in die periode van 1% naar 4% (RIVM,z.d.). Dit ondanks de inzet van gecombineerde leefstijlInterventies (GLI’s), dieetbehandelingen door diëtisten en de opkomst van bariatrische chirurgie. En toen kwam Ozempic® (semaglutide) op de markt, het middel dat is ontwikkeld voor de behandeling van diabetes type 2 en gewichtsverlies als positieve bijwerking heeft. Het blijkt een heel effectief medicijn te zijn. Maar door de promotie ervan door mensen die een paar kilo willen afvallen is er inmiddels een ware run op het middel ontstaan. Beroemdheden in Amerika, zoals filmsterren en Elon Musk, prezen het middel aan op TikTok, waardoor het middel enige tijd niet meer beschikbaar was voor mensen met diabetes type 2.

Ook Nederlandse huisartsen schrijven Ozempic® voor. Tussen 2019 en 2023 steeg het aantal mensen dat Ozempic® van de huisarts kreeg voorgeschreven van 0,8 naar 6,3 per 1000 personen die zijn ingeschreven bij de huisarts. De meeste mensen kregen het medicijn voorgeschreven omdat ze diabetes hadden. Vanwege een wereldwijd tekort aan semaglutide werd geadviseerd om dit middel niet off-label voor te schrijven als afslankmiddel. Toch groeide het aandeel mensen dat dit medicijn off-label kreeg voorgeschreven voor obesitas of overgewicht in Nederland van 0% in 2019 naar 1,4% in 2023 (Nivel,2024).
‘Dit is oneigenlijk gebruik van het medicijn’, stelt Mariëtte Boon. Zij is arts en assistant professor in het Centrum Gezond Gewicht in het Erasmus MC in Rotterdam en postdoc Endocrinologie in het LUMC, Leiden. ‘Voor iemand met een BMI van 26 die een paar kilo wil afvallen is het middel niet bedoeld. Het is echt bedoeld voor mensen die ondanks een optimale leefstijl obesitas blijven houden.’
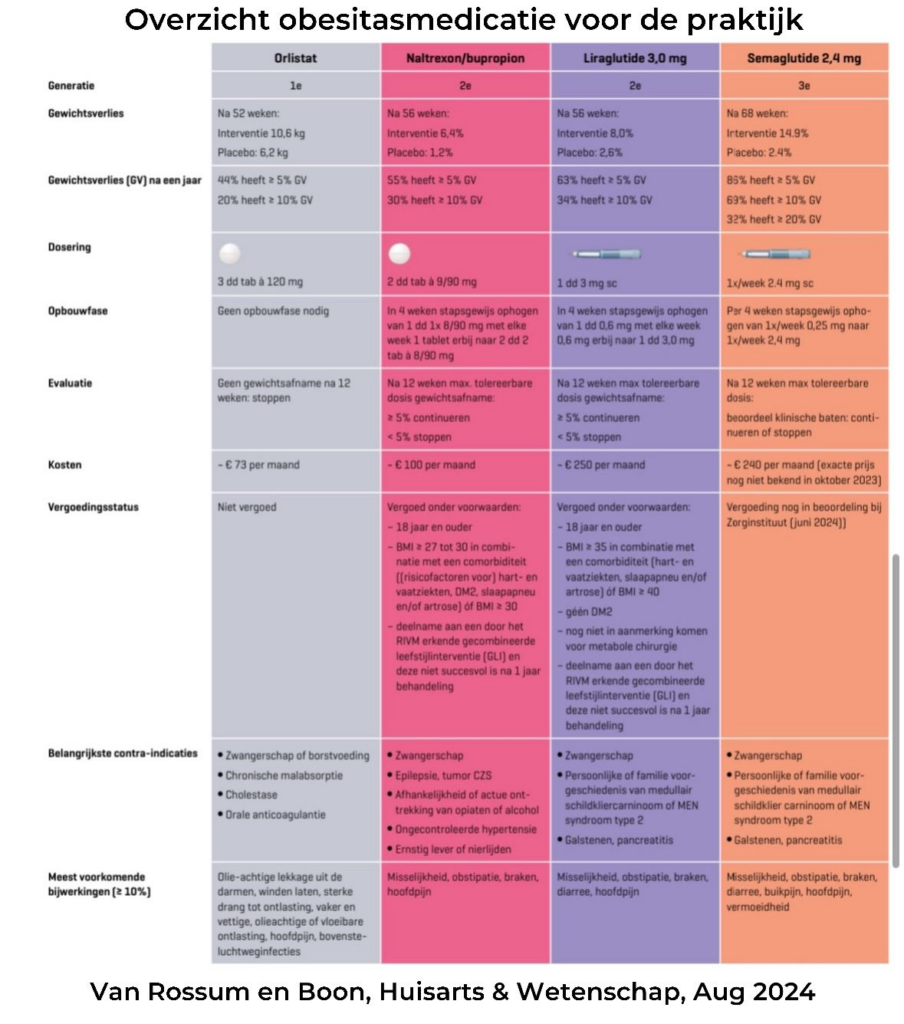
In de Richtlijn overgewicht en obesitas bij volwassenen staat dat gewichtsreducerende medicatie overwogen kan worden bij mensen met obesitas (BMI ≥30) of overgewicht (BMI ≥27) in combinatie met een vergrote buikomvang en/of co-morbiditeit en die een GLI hebben gevolgd. De keuze voor een bepaald medicijn is gebaseerd op effectiviteit, de prijs en comorbiditeit rekeninghoudend met de contra-indicaties en potentiële bijwerkingen (Richtlijndatabase,z.d.). Inmiddels zijn er nieuwe medicijnen op de markt die wel voor obesitas zijn geïndiceerd en onder bepaalde voorwaarden worden vergoed. Dat zijn naltrexon/bupropion (Mysimba®), liraglutide (semaglutide) (Saxenda®) en setmelanotide (Imcivree®) zie tabel 1.
Honger- en verzadigingshormonen
De nieuwe medicijnen beïnvloeden het honger- en verzadigingsgevoel dat gereguleerd wordt door de hersenen. Het is een complex samenspel van hormonen en zenuwen. Om de balans tussen energie-inname en energieverbruik in goede banen te leiden krijgen de hersenen signalen uit het lichaam; enerzijds via de bloedbaan waarin voedingsstoffen en hormonen circuleren en anderzijds vanuit het zenuwstelsel. Naast dit homeostatische systeem is er ook een zogenaamd hedonisch systeem, het beloningssysteem. Het hedonische systeem reageert op signalen uit de buitenwereld. We eten uit gewoonte of omdat het lekker is en een fijn gevoel geeft. Het vetweefsel zelf is een orgaan dat honderden hormonen én ontstekingsstoffen produceert, hoe meer visceraal vet, hoe meer van deze ontstekingsfactoren aanwezig zijn in het bloed. Daarnaast is bij obesitas is het verzadigingsgevoel verstoord door een veranderde afgifte van honger- en verzadigingshormonen.
De werking van medicijnen
Semaglutide en liraglutide zijn glucagonachtige peptiden (GLP1-analogen). GLP-1 is een regulator van insulineafgifte, maar ook van de eetlust en voedselinname. Door activering van de GLP-1-receptor verhoogt liraglutide het gevoel van verzadiging en vermindert het het gevoel van trek en honger wat leidt tot minder voedselinname waardoor het lichaamsgewicht afneemt. Bijwerkingen die kunnen optreden zijn misselijkheid, braken, diarree, obstipatie en hoofdpijn. Maagdarmstoornissen treden vaker op in het begin van de behandeling en nemen meestal binnen enkele dagen of weken af. Het kan helpen om het middel rustig op te bouwen. Mogelijk komen bij ouderen (≥ 65 jaar) en personen met lichte of matige nierinsufficiëntie (creatinineklaring ≥ 30 ml/min) vaker maagdarmstoornissen voor (Zorginstituut Nederland,2024).
Mariëtte: ‘We weten dat als iemand obesitas heeft er verstoring optreedt in het vetweefsel. Dit raakt ontstoken en produceert een andere verhouding van hormonen waardoor de hormoonbalans verstoord raakt. De darmhormonen die een vol gevoel geven, zoals GLP1, zijn verlaagd wat leidt tot meer hongergevoel. Wanneer iemand door een leefstijlinterventie als de GLI of een dieetbehandeling is afgevallen, zal het lichaam in de tegenaanval gaan en meer hongerhormonen en minder verzadigingshormonen gaan produceren. Hierdoor neemt de verzadiging af, maar we zien ook vaak dat de rustverbranding omlaag gaat.’
Afvallen wordt dus steeds moeilijker en het wordt lastig om gewichtsreductie te behouden. Dat het gewicht na enige tijd weer toeneemt heeft dus niks met wilskracht te maken, benadrukt Mariëtte, maar meer met de biologie van het lichaam. ‘Voor mensen met een BMI boven de 40 is afvallen door leefstijlaanpassingen een hele lange weg. Met behulp van de huidig beschikbare medicatie is gemiddeld 5 tot 10% gewichtsverlies haalbaar. We stellen eerst een proefperiode in van drie maanden als iemand op de maximaal tolereerbare dosering zit om te zien of iemand ten minste 5% kan afgevallen. Zo niet, dan geldt een stopadvies en moeten andere stappen worden gezet. Eventueel kan een ander middel worden ingezet. Hoe lang de middelen gebruikt moeten worden en wat de effecten op de lange termijn zijn, weten we nog niet. We moeten kijken of we het lichaam in een nieuw setpoint kunnen brengen. Uit studies blijkt dat van de mensen die acuut stoppen met de medicatie 20% zonder kan. Maar waarschijnlijk is rustig afbouwen beter.’
Samenwerking met diëtisten
Voor diëtisten is het belangrijk bekend te zijn met de effecten van deze middelen op de eetlust en het eetpatroon. Soms treedt een sterke remming op van het hongergevoel of hebben mensen last van misselijkheid en kunnen zij vette voeding niet goed verdragen. Ook kan verandering van smaak en voorkeur voor andere voedingsmiddelen optreden. Om die reden werkt Mariëtte veel samen met diëtisten. ‘Als mensen in de eerste periode weinig eetlust hebben wil je voorkomen dat ze een eenzijdig voedingspatroon ontwikkelen en tekorten krijgen aan nutriënten.’ Het overzicht van de medicatie bij obesitas met de effecten, kosten, contra-indicaties en bijwerkingen en vergoedingen staat weergegeven in tabel 1.
Nieuwe ontwikkelingen
Een nieuwe ontwikkeling is ook het off-label voorschrijven van metformine (1500 mg) voor de behandeling van obesitas. Metformine kan de eetlust remmen via het hormoon GDF15 (Growth Differentiation Factor 15) en de voedselinname verminderen. ‘Metformine om af te vallen wordt niet vergoed bij obesitas, maar de kosten zijn laag want er zit geen patent meer op. De werking van metformine is wel minder dan van de GLP1-analogen, maar kan soms een goede eerste stap zijn, vooral als er ook sprake is van insulineresistentie’, aldus Mariëtte.
Een nieuw geneesmiddel met een hoge dosering semaglutide is Wegovy®. Hoewel het Zorginstituut het medicijn bewezen effectief noemt om lichaamsgewicht te verlagen, zijn er onduidelijkheden over de gezondheidseffecten van het middel voor patiënten. Ook zijn er risico’s voor het overschrijden van het zorgbudget. Daarom is opname in het basispakket op dit moment volgens het Zorginstituut ‘maatschappelijk niet te verantwoorden’ (VWS,2024).
Een ander nieuw middel is Mounjaro (Tirzepatide), een combinatie van de darmhormonen GLP1 en GIP (Glucoseafhankelijk Insulinotropisch Polypeptide). Deze combinatie is nog effectiever voor gewichtsverlies. Gemiddeld vallen mensen 22,5% af na 1 jaar met de hoogste dosering van 15 mg/week. Retatrutide, ook bekend als LY-3437943, wordt momenteel in fase 2 studies getest. Het is een drievoudige hormoonreceptoragonist dat naast GLP-1 en GIP ook een analoog van glucagon bevat, deze laatste kan de verbranding verhogen. Dit middel gaf een gemiddeld gewichtsverlies van 24% in patiënten met obesitas. Het middel zit nog in de testfase en is nog niet op de markt.
Kinderen met obesitas
Het effect van obesitas op het leven van jonge kinderen is groot. Een kind dat op 4-jarige leeftijd ernstige obesitas heeft en niet kan afvallen, heeft een levensverwachting van slechts 39 jaar. Aan de andere kant kan gewichtsverlies tientallen levensjaren “teruggeven”. Dit blijkt uit een wereldwijde studie waarvan de resultaten zijn gepresenteerd tijdens het 31-ste European Congress on Obesity (ECO2024) in mei van dit jaar (Obesitas Platform,2024). ‘Naast een slechte gezondheid geeft obesitas bij kinderen ook veel verdriet en schaamte. Voor kinderen kan medicatie dan uitkomst bieden, zeker als er een genetische aanleg in het spel is. Deze medicatie wordt helaas nog niet vergoed’, zegt Mariëtte.
Tijd voor actie
‘Voor mensen met obesitas die al veel leefstijl- en dieetinterventies hebben geprobeerd, maar niet kunnen afvallen, kunnen gewichtsverlagende medicijnen een uitkomst zijn. Niet behandelen is immers geen optie. Daarvoor zijn de gevolgen van obesitas te groot’, vindt Mariëtte. We moeten de indicatiestelling voor deze medicatie wel goed afbakenen en goed voor ogen houden wie het echt nodig heeft. De vergrijzing neemt toe en mensen gaan meer gebruikmaken van de zorg. De golf van obesitas rijkt ver. We moeten met het vroeg behandelen van obesitas de enorme vloedgolf van obesitaspatiënten in de toekomst voor zijn. Afwachten is geen optie, is haar boodschap.
Majorie Former

Dit artikel is eerder verschenen in het vaktijdschrift Voeding & Visie. Diëtisten in Nederland kunnen het tijdschrift kosteloos ontvangen. Niet ontvangen? Abonneren kan door hier te klikken.
Bronnen
- Effectiviteit medicatie – Richtlijn – Richtlijnendatabase. (z.d.). https://richtlijnendatabase.nl/richtlijn/overgewicht_en_obesitas_bij_volwassenen_en_kinderen/volwassenen/effectiviteit_medicatie.html?query=medicatie#recommendations
- Ministerie van Volksgezondheid, Welzijn en Sport (VWS, 2024, 23 juli). Zorginstituut: geen vergoeding Wegovy voor obesitas wegens onduidelijkheid gezondheidseffecten. Nieuwsbericht | Zorginstituut Nederland. https://www.zorginstituutnederland.nl/actueel/nieuws/2024/07/16/wegovy-niet-vergoeden-uit-basispakket
- Obesitas verdrievoudigd in de afgelopen 40 jaar | RIVM. (z.d.). https://www.rivm.nl/nieuws/obesitas-verdrievoudigd-in-afgelopen-40-jaar
- Nivel. (2024). Ozempic steeds meer voorgeschreven in de huisartsenpraktijk, voornamelijk bij diabetes. https://www.nivel.nl/nl/nieuws/ozempic-steeds-meer-voorgeschreven-de-huisartsenpraktijk-voornamelijk-bij-diabetes
- Obesitas Platform (2024, 23 mei). Ernstige obesitas bij kinderen kan levensverwachting halveren – Obesitas Platform. https://www.obpl.nl/ernstige-obesitas-bij-kinderen-kan-levensverwachting-halveren/#:~:text=Ernstige%20obesitas%20bij%20kind
- Zorginstituut Nederland. (2024, 9 februari). liraglutide. https://www.farmacotherapeutischkompas.nl/bladeren/preparaatteksten/l/liraglutide




